Histoire de l'anesthésie
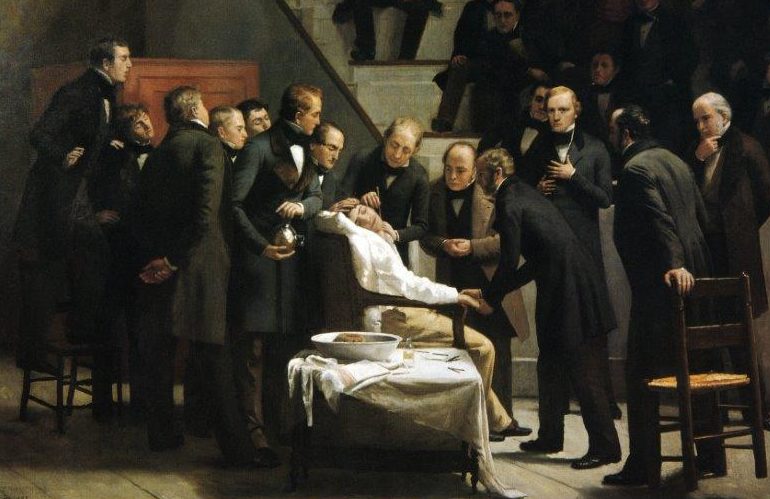
Bien que de nombreuses personnes aient administré des agents anesthésiques au cours de la décennie 1835-1845, elles n'ont pas fait l'objet d'une large publicité et n'ont pas eu d'impact sur la pratique médicale générale. Le 16 octobre 1846, au Massachusetts General Hospital de Boston, a eu lieu la première démonstration publique de l'anesthésie à l'éther.
L'anesthésiste était William Morton et le chirurgien John Warren ; l'opération consistait à enlever une grosseur sous la mâchoire de Gilbert Abbott. Un autre chirurgien, Jacob Bigelow, était présent dans la salle et a écrit une lettre à un ami à Londres décrivant l'opération. Cette lettre a été transportée sur le bateau postal SS Arcadia, qui a accosté à Liverpool à la mi-décembre 1846.
Le 19 décembre 1846, des anesthésies à l'éther ont été pratiquées à Dumfries et à Londres. Peu de détails sont disponibles sur l'anesthésie de Dumfries, mais on pense que le patient avait été renversé par une charrette et devait être amputé d'une jambe ; on pense également que le patient est décédé. À Londres, au 52 Gower Street, chez le botaniste américain Francis Boott, un dentiste nommé James Robinson enlève une dent à Miss Lonsdale sous anesthésie à l'éther. Deux jours plus tard, à l'University College Hospital, Robert Liston ampute la jambe d'un chauffeur, Frederick Churchill, tandis qu'un étudiant en médecine, William Squires, l'anesthésie à l'éther.
Il est difficile de comprendre aujourd'hui l'importance de cette avancée. Auparavant, la chirurgie était un dernier recours terrifiant pour tenter de sauver la vie. Peu d'opérations étaient possibles. La chirurgie de surface, l'amputation, le traitement des cancers par fongothérapie et la "taille de la pierre" (l'ablation des calculs de la vessie) étaient vraiment les seuls domaines dans lesquels le chirurgien pouvait s'exercer. L'intérieur de l'abdomen, la poitrine et le crâne étaient des zones essentiellement interdites. La rapidité était le seul facteur déterminant de la réussite d'un chirurgien. La plupart des patients étaient maintenus ou attachés - certains s'évanouissaient heureusement à cause de leur agonie - beaucoup mouraient sur la table ou immédiatement après l'opération. La souffrance était intense.
Liston, éminent chirurgien, opérait un jour un calcul vésical. Le patient paniqué s'est finalement détaché des assistants costauds, a couru hors de la pièce, a traversé le couloir et s'est enfermé dans les toilettes. Liston, sur ses talons et déterminé, enfonça la porte et ramena le patient hurlant pour terminer l'opération (Rapier HR. Man against Pain London 1947;49).
Le New York Herald du 21 juillet 1841 raconte une histoire plus sombre, celle d'une amputation :
Le cas était intéressant : il s'agissait d'une tuméfaction blanche pour laquelle la cuisse devait être amputée. Le patient était un jeune d'une quinzaine d'années, pâle, maigre mais calme et ferme. Un professeur a palpé l'artère fémorale, a fait tenir la jambe en l'air pendant quelques instants pour s'assurer que le sang soit conservé, la partie compressive du garrot a été placée sur l'artère et la jambe a été tenue en l'air par un assistant. Le gonflement blanc était effrayant, effrayant. Un peu de vin est donné au jeune homme ; il est pâle mais résolu ; son père lui soutient la tête et la main gauche. Un second professeur prit le long couteau étincelant, tâta l'os, enfonça le couteau avec précaution mais rapidement. Le garçon pousse un cri terrible ; les larmes coulent sur les joues du père. La première incision de l'intérieur est achevée et la lame sanglante du couteau sort de la plaie frémissante, le sang coule à flots, le spectacle est écœurant, les cris terribles, l'opérateur calme".
L'introduction de l'anesthésie a changé tout cela. La chirurgie pouvait ralentir, devenir plus précise et s'aventurer dans les "zones interdites" de l'abdomen, de la poitrine et du cerveau. L'évolution de la pratique chirurgicale a dépendu de l'anesthésie et de l'introduction concomitante de l'antisepsie grâce au spray carbolique de Lister.
Une fois l'éther utilisé, d'autres agents inhalés ont été introduits. Le chloroforme a été introduit par le professeur d'obstétrique d'Édimbourg, James Simpson, en novembre 1847. Il s'agissait d'un agent plus puissant, mais qui présentait des effets secondaires plus graves. Il pouvait provoquer une mort subite, en particulier chez les patients très anxieux (le premier de ces incidents s'est produit au début de l'année 1848) et il pouvait également causer des lésions hépatiques tardives et très graves. Cependant, il fonctionnait bien et était plus facile à utiliser que l'éther, si bien que, malgré ses inconvénients, il est devenu très populaire. Au cours des 40 années suivantes, un grand nombre d'"agents malodorants" ont été introduits, chacun présentant des avantages apparents, mais peu d'entre eux ont résisté à l'épreuve du temps. Le progrès majeur suivant a été l'introduction de l'anesthésie locale - la cocaïne - en 1877. Puis vinrent les infiltrations locales, les blocs nerveux et enfin l'anesthésie rachidienne et péridurale qui, dans les années 1900, permettait d'opérer dans un abdomen détendu sans l'énorme "profondeur" d'anesthésie requise par l'éther et le chloroforme. De nouveaux agents anesthésiques locaux, moins toxiques, ont été introduits au début des années 1900.
L'innovation importante suivante a été le contrôle des voies respiratoires à l'aide de tubes placés dans la trachée. Cela a permis de contrôler la respiration et les techniques introduites dans les années 1910 ont été perfectionnées à la fin des années 1920 et au début des années 1930. L'introduction d'agents d'induction par voie intraveineuse a ensuite eu lieu. Il s'agissait de barbituriques qui permettaient au patient de s'endormir rapidement, en douceur et de manière agréable, évitant ainsi l'utilisation d'agents inhalés désagréables. Puis, dans les années 1940 et au début des années 1950, les relaxants musculaires ont fait leur apparition, d'abord avec le curare (le poison indien d'Amérique du Sud !), puis, au cours des décennies suivantes, avec toute une série d'autres agents. Le curare, sous forme de tubocurarine, a été utilisé pour la première fois en anesthésie clinique à Montréal en 1943 par le Dr Harold Griffith et pour la première fois au Royaume-Uni en 1946 par le professeur Gray à Liverpool. Au milieu des années 1950 est apparu l'halothane, un agent inhalé révolutionnaire, beaucoup plus facile à utiliser. Tous ces groupes de médicaments ont été perfectionnés depuis, de sorte qu'il existe aujourd'hui des agents intraveineux, des agents inhalés, des anesthésiques locaux et des relaxants musculaires beaucoup plus puissants et moins toxiques. Les anesthésistes sont aujourd'hui des médecins hautement qualifiés qui prodiguent toute une série de soins aux patients, et pas seulement en salle d'opération. Ils sont généralement consultés au cours de la période préopératoire afin d'optimiser l'état des patients et ils dirigent généralement des unités de soins intensifs et de haute dépendance. Ils participent à l'analgésie et à l'anesthésie obstétricales, à la médecine d'urgence dans les services d'urgence, à la réanimation, aux soins en cas d'accident majeur, à la gestion de la douleur aiguë et chronique et aux transferts de patients entre hôpitaux.
L'anesthésie est aujourd'hui très sûre, avec un taux de mortalité directement lié à l'anesthésie inférieur à 1 sur 250 000 dans la plupart des pays à revenu élevé. Néanmoins, grâce aux systèmes de surveillance sophistiqués d'aujourd'hui et à une meilleure compréhension des fonctions corporelles, la profession d'anesthésiste continuera à s'efforcer de s'améliorer au cours des 150 prochaines années.
Reproduction avec l'aimable autorisation du Dr David Wilkinson, président de la FMSA.
Pour une histoire complète de l'anesthésie, depuis 4000 ans avant J.-C. et couvrant les contributions babyloniennes, grecques, chinoises, arabes et autres contributions extraordinaires au développement de la profession et aux soins des patients, visitez la chronologie interactive sur le site web du musée de la bibliothèque Wood.
L'histoire de l'anesthésie en Argentine peut être explorée dans le musée virtuel de la FAAAAR :





